変形性ひざ関節症(OA)
変形性関節症とは
変形性関節症は軟骨がすり減ったり、なくなって膝の形が変形し、痛みや腫れをきたす状態をいいます。
関節が痛むため、関節リウマチと間違えられやすい病気です。
膝に起きた変形性関節症を変形性膝関節症(へんけいせいしつかんせつしょう)とよびます。変形性膝関節症が進行し重症になると、軟骨がすり減ったり、骨が露出して関節の表面がデコボコになり、本来の滑らかな動きが障害されます。また、関節の変形や運動痛、可動域(かどういき)制限等により、起立や歩行に大きな影響を与えるため、QOL(クオリティ・オブ・ライフ=生活の質)を著しく低下させます。
「変形性関節症」は英語で“Osteoarthritis”といい、その頭文字から
「OA(オーエー)」と略されることもあります。
変形性膝関節症の患者数
厚生労働省では、国内での変形性膝関節症患者数を、自覚症状を有する患者数で約1000万人、潜在的な患者数(X線診断による患者数)で約3000万人と推定しています。1)
高齢化の中、患者数は年々、増加しています。
発病率は高齢になるほど上がります。
50歳以降の男女比(患者割合)では、女性のほうが男性よりも1.5倍~2倍多いことがわかっています。2)
日本人の場合、すねの骨が内側に弯曲(わんきょく)しているので、体重のかかり方ら内側の軟骨ばかりが擦り減り、徐々にO脚になって、変形性膝関節症に発展しやすいといわれています。
変形性関節症のメカニズム
正常な関節では、筋肉や腱(けん)、靭帯(じんたい)が関節への負担を適切に分散し、関節に直接の衝撃がかからないしくみになっています。しかし、変形性関節症では、加齢(かれい)や過度の関節運動、遺伝的要因、関節不安定症などによって軟骨がすり減ったり、骨折などによって直接骨の向きが変わったりすると、その分散のしくみが正常に機能しません。
そのため、クッションの役目を担う軟骨に過度な負担がかかり、軟骨の磨耗(まもう)や消失、骨同士のこすれあい、変形へとつながります。
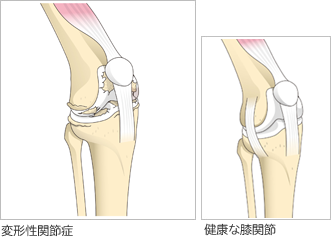
変形性膝関節症のメカニズムと症状は次の通りです。
- 軟骨の表面に軽度の磨耗(すり減り)が起こり、これを補おうと、軟骨細胞が増加します。(初期軟骨変性)また、軟骨の水分含量が増え、軟骨が軟化します。このときにはまだほとんど自覚症状はありません。
- 軟骨の修復能力を上回って、軟骨のすり減りが徐々に進むと足がO脚やX脚になって変形していきます。軟骨の磨耗により関節への負担が増加して関節炎が起こります。この頃から、膝を曲げ伸ばししたときなどに痛みを感じるようになります。
- 関節軟骨の水分保持能力が減少し、軟骨の水分や弾力が失われていきます。また、膝を曲げづらくなります。(可動域制限)
- 滑液(かつえき)(関節包の中の潤滑油(じゅんかつゆ))が大量に分泌されて、関節水腫(すいしゅ)を起こす場合があります。関節水腫には、腫れや痛み、熱感といった自覚症状があります。この状態をさして「膝に水がたまる」といいます。
- 軟骨のすり減りがさらに進み、変形・消失することにより軟骨の下の骨が徐々に露出されるようになります。実際に骨同士がこすれあうので、痛みがひどくなります。この頃には正座ができなくなっています。
- 骨同士がぶつかるようになると、骨そのものが変形しはじめます。とげのように飛び出して変形した骨を骨棘(こっきょく)といい、虫食いのようになった骨の表面部分を指して骨びらんといいます。関節の安定が失われているため、歩行時には上体が左右に揺れたり、足を引きずったりするようになります。激しい痛みは、やがて安静時や睡眠時にも続くようになります。
変形性関節症の診断
変形性関節症は通常、X線撮影で診断できます。軟骨の部分はレントゲンに写らないため、骨同士のすきまの開き具合、骨の形を医師は観察します。関節リウマチなどのほかの病気が疑われる場合には、血液検査や関節液検査を行うこともあります。
また、関節軟骨や、滑膜(かつまく)、靭帯、半月板(はんげつばん)などの状態を把握するためにMRI撮影による検査を行う場合もあります。
出典
1:「介護予防の推進に向けた運動器疾患対策について 報告書」平成20年7月 介護予防の推進に向けた運動器疾患対策に関する検討会
2:「変形性膝関節症の疫学」大森豪 古賀良生 臨床整形外科2007 Vol.42 No.1


