


専門医インタビュー

京都府
プロフィールを見る
外反母趾はもともと靴を履く習慣がある欧米では古くから多くの人を悩ませてきた疾患です。現在では日本でも外反母趾に悩んでいる人が多く、その潜在的な罹患率は欧米と大差がないといわれています。しかし、外反母趾が身体に与える影響への認知度はまだ低く、受診が遅れる傾向にあるといいます。今回は京都下鴨病院 整形外科の下園由泰先生に、外反母趾に対する日米の考え方の違いとその背景、治療方法などについてお話をうかがいました。
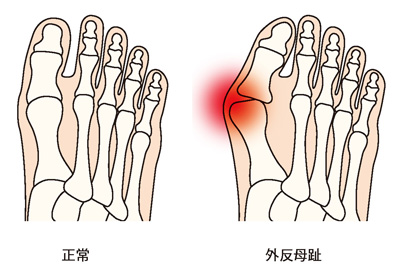
アメリカ人は日本人よりも靴を履いてきた歴史が長く、1日の装着時間も長いため、約1億人が外反母趾に罹患しているといわれています。そんな背景もあり、アメリカでは約100年前に一般の医師免許とは別に、ポダイアトリスト(Podiatrist:足病医)という国家資格ができました。ポダイアトリストは医師ではありませんが、専門の大学で学び資格を取得した後は病院やクリニックに勤務し、外反母趾をはじめ巻き爪、魚の目、タコ、下肢静脈瘤、糖尿病の足病変など、足のトラブルを総合的に診察しています。アメリカでは、足に変化があればポダイアトリストもしくは整形外科医に相談する環境が整っていて、患者さんが治療に取り組む姿勢も積極的です。
日本でも靴を履く生活習慣がついたことに加え高齢化が進み、外反母趾の患者さんは増加傾向にあります。外反母趾の治療について関心も高まってきている印象です。また、足の外科を専門とする外来診療が行われていたり治療の選択肢が増えていたりと、患者さんの治療機会は今後も増えていくと考えられます。
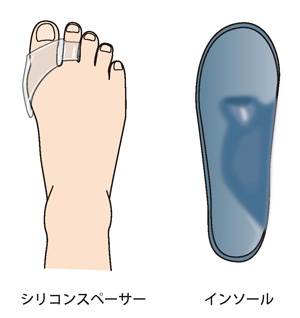
保存療法
私自身、幅のきついサッカーシューズを長年履いていたことに加え、親指が長く扁平足だったこともあり、高校生の頃から親指が曲がりだしていました。当時痛みはなく、大人になって変形が進み、痛みが出てきたのですが、足の内在筋を鍛える筋力訓練や扁平足を矯正するインソール(靴の中敷き)の使用、夜間装具の着用といった保存療法により現在では症状が落ち着いています。外反母趾は加齢に伴って増加する疾患ですが、近年は子供の外反母趾も増えています。中には10代で手術が必要になるケースもありますので、子供の足の変化にも気を付けてあげましょう。何よりも、手術適応にならないうちに、適切な医療機関を受診することが大切です。
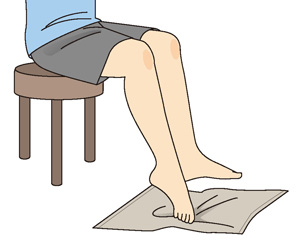
タオルギャザー運動
靴選びがとても重要です。かかとが2センチ以下のフラットシューズや、足が前に滑らないよう靴ひもで固定できる靴がおすすめです。子供の場合は、成長とともに変化する足の形に留意し、扁平足であればインソールを使用するなど、変形を防ぐ手助けをしてあげてください。
また、加齢によって足指や足裏の筋力が低下すると、筋肉によって保たれている足のアーチが崩れ、外反母趾の原因となる扁平足や足の横幅が広くなる開張足になりやすくなります。靴を履いているときは足の指はほとんど使われていませんので、意識して筋力を鍛えるようにしましょう。足指でグー・チョキ・パーをつくる体操や足指でタオルをたぐり寄せるタオルギャザー運動などがおすすめです。また、外反母趾で歩き方に影響が出ている人は、転倒のリスクが高まり、大腿骨頸部骨折や圧迫骨折につながることもあります。結果的に生活の質の低下や寿命の短縮を招きかねませんので、歩き方のリハビリ指導を受け、定期的にチェックしてもらうことが大切です。
親指の変形による強い痛みで日常生活に支障をきたしている場合に手術が適応となることがあります。また、外反母趾が原因で2番目、3番目の指に魚の目やタコができて痛みがある場合や、変形が進行して2番目の指の付け根にある第2MTP関節(第2中足趾節関節)が脱臼することで痛みが生じている場合も手術の適応です。
「変形のために合う靴がない」「見た目が気になる」というのも適応条件ではあります。ただし、手術は感染などの合併症や術後の腫れといったリスクも伴いますので、慎重に判断することが大切です。
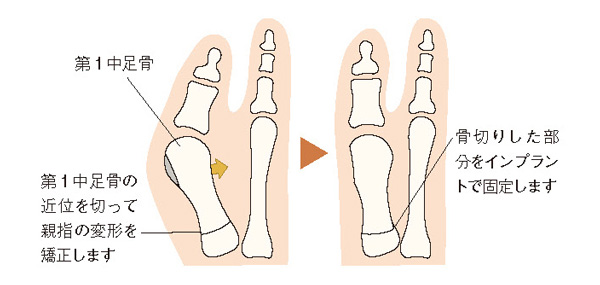
第1中足骨を切って親指の変形を矯正する骨切り術(こつきりじゅつ)が一般的です。骨を切る位置で「遠位(指先側)骨切り術」「骨幹部(真ん中)骨切り術」「近位(かかと側)骨切り術」に分けられますが、外反母趾が軽度の場合には負担の少ない遠位骨切り術、重度の場合には矯正力の高い近位骨切り術が一般的となります。
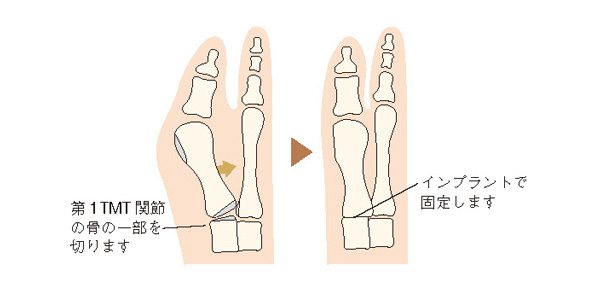
第1中足骨の付け根にある第1TMT関節(第1足根中足関節)が緩く不安定なケースでは、骨切り術をしても手術後に外反母趾が再発するリスクがあります。そのような場合には、第1TMT関節を固定する関節固定術が選択されることもあります。
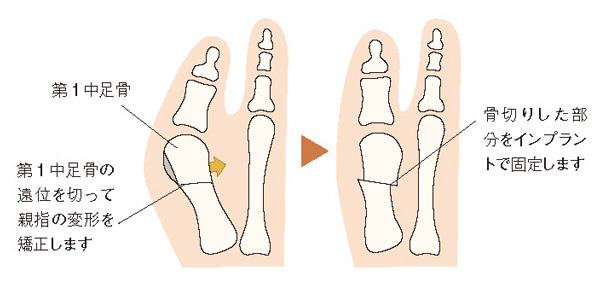
日本人が靴を履く生活習慣は昔と比べると長くなり、外反母趾の患者数も増加の傾向にあります。しかし、足の変形を自覚しても、それが足の機能低下を招いていたり、膝や股関節、腰に悪影響を与えていたりしていることに気づかず、受診が遅れる傾向があります。外反母趾という疾患があるということ、それを改善するためにさまざまな治療法があるということを知ってほしいと思います。まずはご自分の足をよく見る習慣をつけ、足の形に変化があれば、早めに近隣の整形外科を受診してもらいたいですね。

ページの先頭へもどる
PageTop