


専門医インタビュー

愛知県
プロフィールを見る
世界に類をみない高齢化が進む日本において、いかに健康で自立した生活を続けることができるかは、社会の重要な課題のひとつです。中でも運動器の疾患は、要支援・要介護につながる原因として懸念されています。そこで今回は、代表的な運動器疾患である「変形性膝関節症」について、大雄会病院人工関節センター診療部長の寺田聡史先生にお話をお聴きしました。
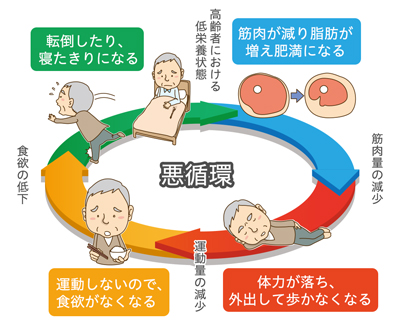
サルコペニアの悪循環
世界有数の長寿国として知られる日本ですが、健康に問題がなく日常生活が制限されない「健康寿命」は、平均寿命より約10年も短くなります。要支援・要介護状態で過ごしている高齢者も多くいらっしゃいますが、介護が必要となった主な原因をみると、要支援者では「関節疾患」が20.7%で最も多く、「骨折・転倒」が14.6%を占めています(平成25年 国民生活基礎調査の概況より)。多くは骨や関節、筋肉など「運動器」の機能低下や疾患によるものです。このことからも、高齢者の方たちの自立した生活を維持するために、変形性膝関節症の予防と早期治療が重要と言えます。高齢者の多くは膝が痛いという自覚症状があっても、歳のせいだから仕方ないとあきらめがちですが、痛みが続けば家にこもるようになり、筋肉が減少する「サルコペニア」や「認知症」の発症にもつながります。このような二次的なリスクまで含めて考えれば、運動器疾患は健康寿命の延伸を阻害するもっとも深刻な要因といっても過言ではありません。
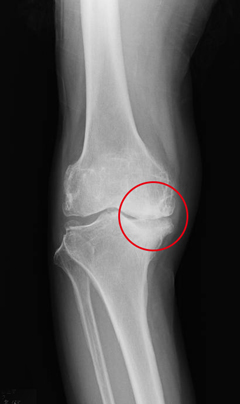
正面
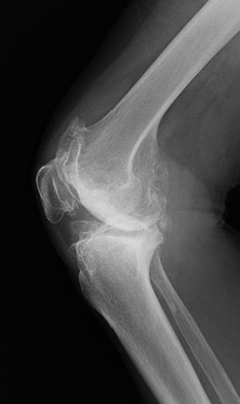
側面
人間の体の骨と骨が接する関節部分は、クッションの役割を果たす関節軟骨で覆われており、スムーズな曲げ伸ばしができるようになっています。しかし、関節軟骨は加齢により少しずつ摩耗していきます。特に曲げ伸ばしが頻繁な「膝」の関節軟骨は、歩行時に体重の何倍もの荷重がかかるため、摩耗が早く進行する傾向にあります。これが「変形性膝関節症」につながるわけです。一般に高齢者の病気というイメージがありますが、40~50歳代から増え始めており、まだそんな歳ではないとタカをくくるのは禁物です。変形性膝関節症は、ある日突然激痛が走るというものではなく、最初は立ち上がりや歩き始めの際に、違和感や軽い痛みを感じます。このときはまだ関節軟骨の表面の滑りが悪くなった程度ですが、やがて関節軟骨がすり減り、軟骨がはがれ落ちて骨同士がぶつかり合うようになると、痛みが強くなります。このような状態になると、床からの立ち上がりや階段の上り下り、歩行に影響するようになり、さらに進行すると入浴、トイレなどの基本的な日常動作にも支障が生じるようになります。見た目にも膝の関節が変形し、自力での歩行が徐々に困難になります。

少しでも膝の違和感や痛みが続くようなら、整形外科を受診し、専門医の指示のもとレントゲンや必要に応じてMRIなどの画像診断によって、膝関節の状態と痛みの原因を明確にしてください。なかにはサプリメントなどに頼る方もいらっしゃいますが、関節の痛みを取る科学的な有効性については証明されていません。「良くなった気がする」という理由で受診を先延ばしにして、症状を進行させてしまうことは避けたいものです。

ページの先頭へもどる
PageTop