


専門医インタビュー
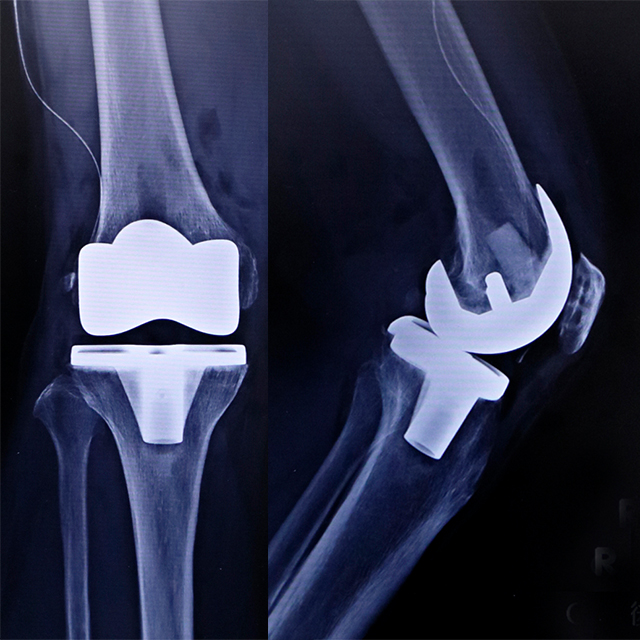
人工膝関節全置換術後のX線(正面と側面)
まだ若い年齢で、活動性が高く、正座もしたい、スポーツもしたい人には骨切り術を勧めています。軟骨が残っている外側部分に体重がかかるように骨の一部を切って、曲がった足をまっすぐにします。O脚は治りますが、回復に少し時間がかかります。
さらに軟骨がすり減り、膝関節の変形が進んでくると、人工膝関節置換術を考えます。人工膝関節とは、大腿骨と脛の骨にインプラントを差し込み、その間に軟骨に代わるポリエチレンを入れ、膝の機能を取り戻す方法です。痛みを取り去り、制限されていた動きを改善するので、活動性が高まります。自立した生活が送れて健康寿命も延びると考えられます。
しかし、あまりにも関節の変形が進んで骨が欠損してしまってからだと、大きなインプラントにしないといけなくなり、リスクが高くなります。傷んでいる部分、表面だけを削ってインプラントを入れることができる人が、一番成績がいいと言われています。
人工膝関節の目的は、自分で自由に動くことができるようにすることです。すでにもう歩けなくなっている人は適応になりません。
関節だけ新しくしても筋肉ができるわけではないのですから。
まだ歩くことができている人で、痛みがあるためにこれ以上動けなくならないように、今の動きを維持することができるようにするのが人工膝関節置換術です。
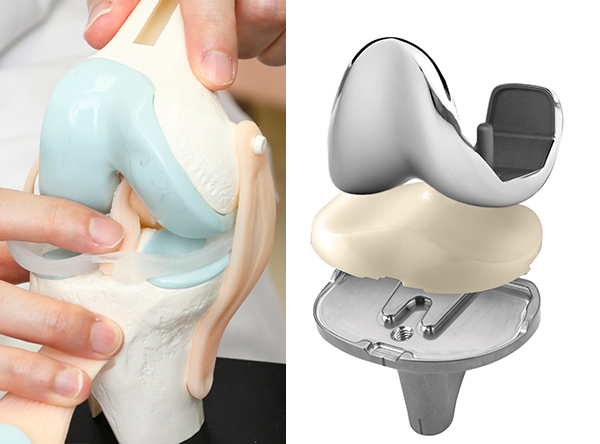
人工膝関節の一例
一般的には手術日の前日に入院、糖尿病の人はもう少し早めに入院してもらい、血糖値のコントロールをします。
今、低侵襲の手術ということをよく耳にすると思います。
私は、無駄に皮膚を大きく切ることはしませんが、無理やり小さくしようとは思いません。骨や筋肉などをできるだけ切らずに、無理やり組織を引っ張ったりせずに、インプラントを正しい位置にきれいに正確に入れる、そこに一番こだわって手術をしています。
また、感染を避けるためにも、手術はできるだけ早く終わるようにしています。
止血対策にも工夫をしています。以前は患者さんの自己血をとっていましたが、今は、駆血帯と止血の薬の静脈内注射、関節内注射で対応しています。輸血のリスクはほとんどありません。

ページの先頭へもどる
PageTop