


専門医インタビュー
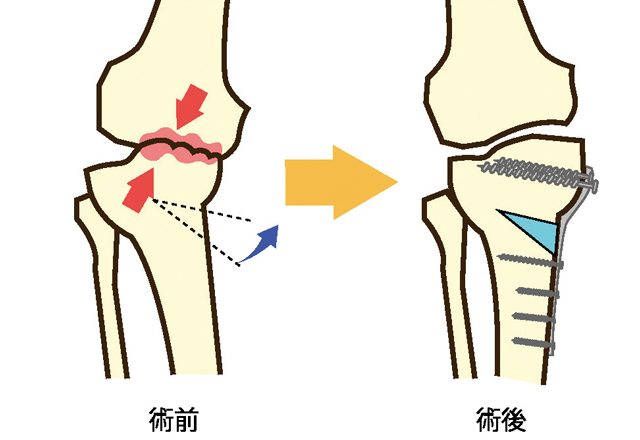
高位脛骨骨切り術
和式の生活習慣が要因なのか、日本人にはO脚の人が多く、変形性膝関節症や骨壊死の患者さんもその多くが内反変形を起こし、下肢機能軸が大腿骨の骨頭と足首を結ぶ中心線よりかなり内側にきています。高位脛骨骨切り術とは、脛骨を切り、外側に荷重軸を移動させることで内側にかかる負担を軽減し、痛みを緩和させる手術です。自分の関節を温存し、機能を維持できるので、術後の日常生活にほとんど制限がありません。可動域が広いので登山や激しいスポーツも問題なく行えます。活動量の多い人に適した手術だといえるでしょう。
以前は、50代~60代の比較的骨のしっかりとした若い人が適応でしたが、最近は、骨や全身症状に問題がなければ、年齢に制限を設けることは少なくなりました。当院では70代の方にも行っています。また、手術やリハビリの進歩により、以前は長期にわたった入院期間も、現在では約1ヵ月で済むようになっています。

人工膝関節の一例
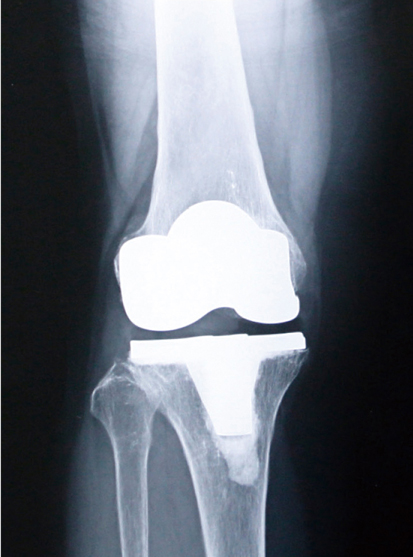
人工膝関節置換術後の
レントゲン
日常生活に支障をきたすほど痛みが強く、変形が進行している場合が適応となりますが、あくまでもご本人の意思が優先で、無理に勧めるようなことはありません。しかし、手術にも適切なタイミングというものがあります。我慢を重ねた結果、あまりにも変形が強くなってしまうと、特殊な人工膝関節が必要となり、手術が困難になることもあります。「もう少し早く決心してもらえたら」と残念に思うことも少なくないので、医師のアドバイスにも耳を傾け、ご自分の現時点の状態を正確に把握するようにしてほしいですね。人工膝関節置換術とは、変形して傷んだ関節の表面を取り除き、金属やポリエチレンでできた人工関節に置き換えることで、痛みのない生活を取り戻す手術です。
症状に応じて、膝関節全体を置き換える全置換術と、傷んでいる側(主に内側)だけを置き換える単顆置換術があります。単顆置換術の場合は小さな人工関節を使うため、傷口が小さく、骨を削る量も少ないうえ、靭帯を切らないので、早期の回復が望めます。しかし、内外両側に痛みがあったり、靭帯が損傷していると、単顆置換術の適応とならないので、やはり早めの受診と対応が大切です。以前は人工関節の耐久年数が15年~20年といわれており、あまり早く手術すると再置換の可能性が高くなるので、人工膝関節置換術は60歳以上が適応となっていました。しかし、現在は人工関節の技術が進化し、インプラントの材質や性能の向上が図られているので、今後の耐久年数はもっと長くなることが推測されます。そのため、当院では50代前半でも人工膝関節置換術を行っています。ご本人の希望があり、全身状態に問題がなければ、年齢の上限も設けていません。私が行った人工膝関節置換術の最高齢は92歳です。

ナビゲーションシステムの一例
人工膝関節置換術で何よりも大切なのは、人工膝関節を正確な位置に設置することです。そのためのツールとして、ナビゲーションシステムがあります。術前に情報を登録しておくと、術中にその患者さんに最適な設置位置や設置角度、骨切りの量をナビゲートしてくれます。それをコンピュータの画面で確認しながら手術がきるので、術前計画通りの正確な手術を行うことができます。人工膝関節を正確な位置に設置できるかどうかは、術後の耐久性や可動域に大きく影響するため、ナビゲーションのサポートはとても重要です。
傷口が小さく、術後の早期回復が期待できるMIS(最小侵襲術)は大変いい手術ですが、私は正確さを追及するために、傷口の大きさにはあまりこだわっていません。関節の中の患部がしっかりと見えるように、10cm~12cmは切開し、ナビゲーションを使ってより確実に安全に手術することを心がけています。

ページの先頭へもどる
PageTop