


専門医インタビュー

大阪府
プロフィールを見る
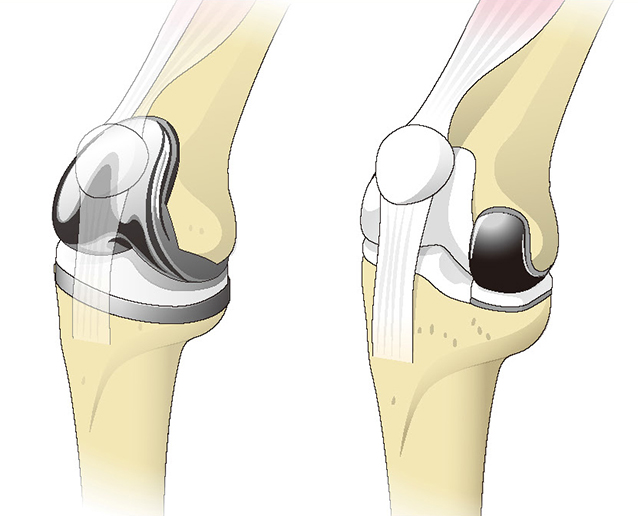
人工膝関節全置換術(左)
人工膝関節単顆型置換術(右)
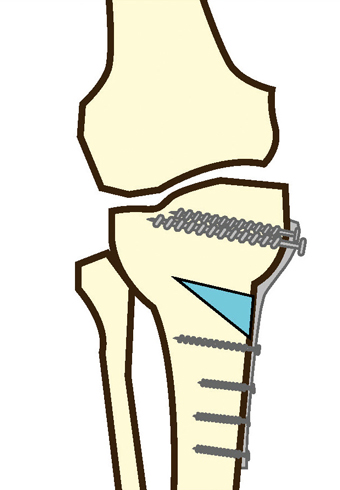
高位脛骨骨切り術
人工膝関節全置換術や人工膝関節単顆型置換術、高位脛骨骨切り術などが行われています。
人工膝関節置換術とは、変形して傷んだ関節を取り除き、金属やポリエチレンでできた人工関節に置き換える手術です。症状に応じて、膝関節の表面全体を置き換える人工膝関節全置換術か、傷んでいる側(主に内側)の表面だけを置き換える人工膝関節単顆型置換術が行われていますが、どちらも除痛効果が高く、長期成績のいい手術です。高位脛骨骨切り術は、脛骨(すねの骨)を切って矯正し、脚の形を正常に近づける手術です。自分の関節を温存できるため、術後のスポーツや日常生活動作に制限がないのが特徴です。
ただし、人工膝関節単顆型置換術と高位脛骨骨切り術には、変形が軽度で膝の片側だけが悪いという適応条件があります。したがって、残った片側が時間経過とともに悪化していく可能性が残っています。もちろん、その段階で全置換術を行うという選択肢もありますが、1回の手術で完結できる可能性が高いのは全置換術だといえるかもしれません。変形度合いや年齢などを考えて、専門医とよく相談するといいでしょう。

人工膝関節の一例
患者さんの骨の形や変形度合いは一人ひとり違いますから、あらかじめCTで撮影しその立体画像をもとに、その人に最適な位置に人工膝関節を設置するためには、どれくらいの角度でどれくらい骨を切ればいいかという術前計画を綿密にたてます。現在の人工膝関節はサイズが細かく設定されていて、1ミリ単位で調整できることが多いので、術前計画にそったより精度の高いものを選択することが可能です。
手術後の患者さんの生活環境を把握しておくことも重要です。和式の場合はベッドや椅子、テーブルといった洋式に変更できるか、また、家族構成、家の立地状況なども確認しておきます。一人暮らしの場合は、ある程度自分の身の回りのことができるようになってからでないと退院できないこと、家の周りに坂道が多い場合は、歩行状態がかなり安定しないと上り下りするのが難しいことなどを伝え、通常よりリハビリ期間を長くとることを理解してもらいます。坂道の上り下りが前提の場合は、その動きに適した人工膝関節を選択する場合もあります。
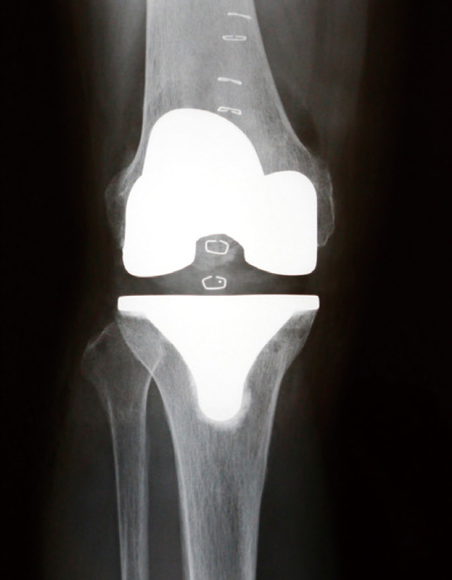
人工膝関節全置換術後の
レントゲン
正確なアライメント(関節や人工関節の機能を十分発揮できるような最適な位置関係)と、適正な筋肉やじん帯などのバランスを獲得することが重要だと思っています。その調整が人工関節の耐久性に大きく影響しますし、術後の痛みや、膝の曲げ伸ばしのしやすさなどにもかかわってきます。
また、術後の痛みの原因となりやすい部位には、カクテル療法(傷口を閉じる前に関節周辺の組織に消炎鎮痛剤やステロイド剤などの薬物を直接注射する方法)を実施することで、麻酔から覚めた後に痛みがない状況を作っておくことも大切です。麻酔が覚めたときに痛みがあると、身体が痛みに対して構えてしまい、恐怖心が先立ってその後のリハビリがうまく進まないことがあります。目覚めたときに痛みがなく、「あ、手術が無事に終わったんだ」と安心させてあげることが、その後のリハビリに前向きに取り組むきっかけにもなるのです。

ページの先頭へもどる
PageTop