


専門医インタビュー

神奈川県
プロフィールを見る
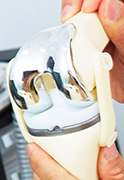
人工膝関節の一例
70代以降の人で、筋力トレーニングやヒアルロン酸注射を続けているけれど、痛みが酷く日常生活に障害が生じている、レントゲンでみても関節の変形が進んでいるような人には、「人工膝関節置換術」を提案しています。最近は80代後半でも活発に暮らしている人が多く、「痛みで動作が制限されるのは困る」、「O脚が格好悪いから治して欲しい」と、積極的に希望する人も増えてきました。痛いのを我慢して動かないでいると、脚の筋力が落ちてますます動きづらくなります。手術は、旅行や家事などといった「自分がやりたいこと・やらなくてはならないこと」ができなくなる前に受けるのが理想です。全身の健康は体を動かすことで保たれますので、適切なタイミングで人工膝関節置換術を受け、常に自分の脚で歩けるようにしておくことが健康的にも望ましいと考えています。

まずは血液検査、心電図、胸のレントゲンなどの内科的な検査を行います。持病があればその治療を行い、症状をコントロールできるようになってから手術をします。抗凝固薬(血液をサラサラにする薬)などを服用している人は、一時的に服薬をやめるか種類を変えるなどの検討を行います。また、膝だけでなく腰が悪い人もいますから、背骨から股関節、足首までチェックを行い、全身の状態を予め把握しておきます。なお、人工膝関節置換術は骨の中に金属を差し込みますので、ある程度の骨質を維持しなくてはなりません。骨粗鬆症の人は、事前に治療をして骨質をいい状態にしてから手術を行っています。手術の1週間前には、片膝のみの場合は800cc、両膝を同時に手術する場合は1200ccの自己血を採り保存しておきます。骨からの出血は自然に止まるのを待つしか方法はありませんので、手術時に出血量に対して自分の血液を輸血する必要があります。これらを外来で1カ月間くらいかけて準備した上で、手術に臨みます。
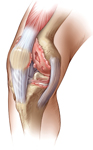

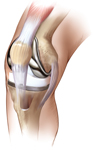
痛みを伴う膝関節の表面を削り取り、
人工の膝関節に置き換えます
人工膝関節置換術は、痛みを伴う膝関節の表面の骨を削り取り、代わりに金属とポリエチレンでできた人工の膝関節を挿入する手術です。骨の表面を丁寧に削って形を整え、適切なサイズの人工膝関節を正確に設置します。人工膝関節置換術は術後の成績もよく手術法も確立されている安全性の高い手術ですが、全身麻酔で1時間半ほどかかります。手術は、「MIS(エム・アイ・エス:最小侵襲術)」という低侵襲の方法で行っています。MISは皮膚を切開する長さを従来よりも小さくする・筋肉を切らずに温存するといった手術手法で、術後のリハビリをスムーズにし、より早い退院・社会復帰を可能にします。
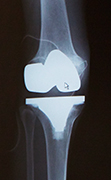
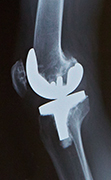
MIS人工膝関節置換術後のX線
なお、切開量を最小限にして手術を極力正確かつ短時間で済ませるためにも、「どのくらいの大きさで、どこをどう切って人工関節を入れたらいいか」といった、患者さん一人ひとりに対する手術計画を事前に立て、骨を切る位置や切る角度などを決めておきます。術後の腫れは手術時間や出血量に影響されますから、計画通りに切っていくことで、腫れを少なくすること効果も期待できます。両膝とも症状が進行している場合には、両側を同時に手術することもあります。手術や麻酔が1回で済むだけではなく両側ともに痛みが無くなるため、リハビリもスムーズで入院期間も片側の倍はかからないというメリットがあります。ただし出血量も倍になるため、適応は体力的な条件なども加味しながら検討しています。

ページの先頭へもどる
PageTop