


専門医インタビュー

人工足関節の一例
強い痛みによって歩けなくなり、家に引きこもりがちになってしまうと、日常生活を送るために必要な動作(ADL:日常生活動作)が低下し、自分の好きなこともできなくなってしまいます。心臓病など特に大きな病気がなく、膝の痛みのために日常生活に支障が出ているようなら、人工膝関節の手術を受けるタイミングだと思います。そして、できれば、筋肉や骨がしっかりしているうちに手術を受けたほうが、術後の満足度は高くなることが多いということは言えると思います。といって、無理に人工関節の手術を勧められるようなことは、まずありません。手術を受けるかどうかは、最終的には患者さん自身に決めることになります。
なお、下肢(足)は、股関節、膝関節、足(足首)関節とつながっているため、膝関節が変形していると、股関節、足関節も変形していることが多くあります。下肢全体の関節が悪い場合、上の関節から治療していくのですが、例えば、膝関節の変形を治療すると、足関節の痛みが改善するというのはよくあることです。

人工膝関節の一例
変形性膝関節症の手術療法には、膝関節の骨の一部を切って角度を矯正する骨切り術と、膝関節の傷んでいる部分を金属やポリエチレン製のものに置き換える人工膝関節置換術があります。膝関節の変形が強く、半月板や靭帯が傷んでいる場合には、骨切り術よりも人工膝関節置換術が選択されるのが一般的です。
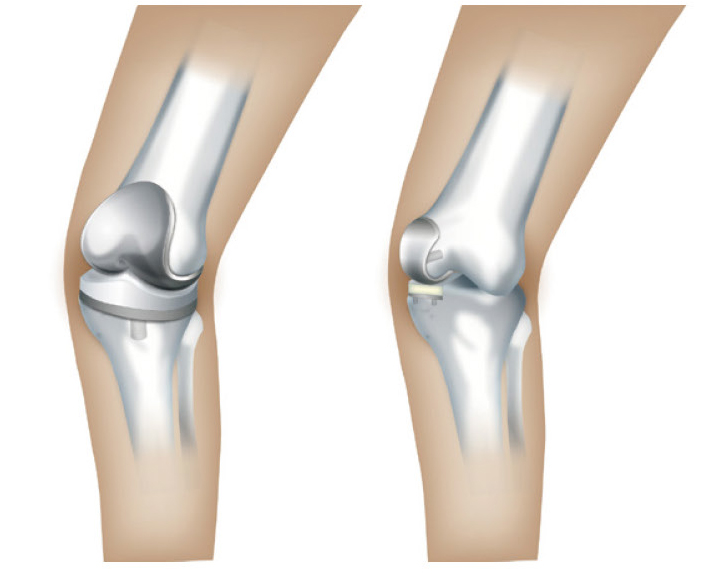
全置換術と単顆置換術
人工膝関節の全置換術とは、膝関節の内側も外側も傷んでいる場合に、膝関節の表面全体を人工関節に置き換える手術です。全置換術には、膝を安定させる後十字靭帯を残すタイプと切離するタイプと2種類あります。十字靭帯が残せると、膝関節の不安定さが少なくなります。膝関節が安定していればそれだけ、軟骨代わりのポリエチレンの摩耗も少なく、長持ちにつながります。それだけでなく、後十字靭帯が残っているほうが、患者さんとしても膝が動かしやすくなるというメリットもあります。
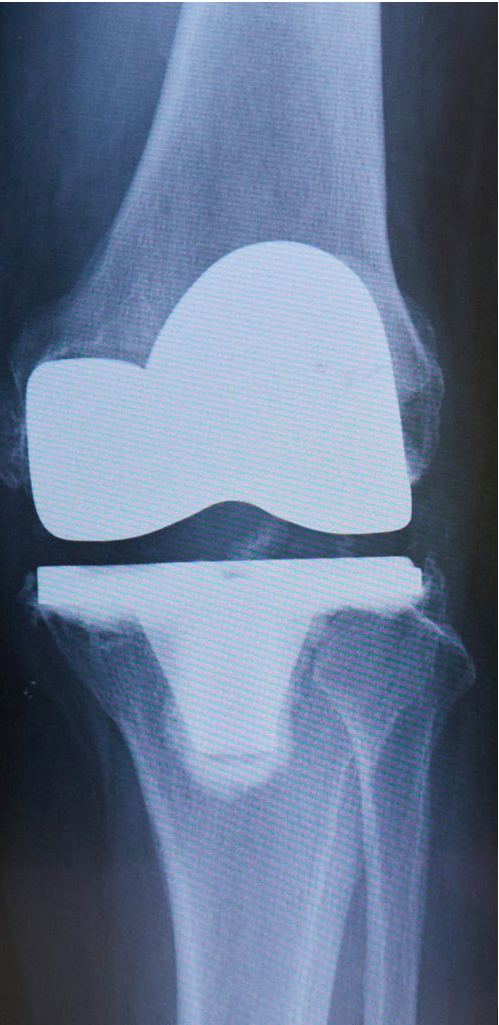
人工膝関節全置換術後の
レントゲン
単顆置換術は、膝関節の内側もしくは外側の表面だけを人工関節に置き換える手術です。単顆置換術では前・後十字靭帯を切離せず、膝関節の半分だけの人工関節なので侵襲が少なく、全置換術に比べて術後の回復が早いというメリットがあります。逆に言えば、膝関節の変形が片側に限局し、靭帯などの軟部組織が健康な方に適応する手術でもあります。
変形性膝関節症以外で単顆置換術が適応になるのが大腿骨内顆骨壊死という病気です。これは、膝関節の大腿骨の内側半分だけ壊死してしまう病気で、はっきりとした原因はまだわかっていません。比較的60代くらいの女性に多いという印象があります。大腿骨内顆骨壊死は、膝関節の軟骨は健康な場合が多いので、単顆置換術による治療が向いていると言えるのです。
手術を受けられる方は60代~70代の方が多いですが、最近では80代、90代でも元気に活躍されている方が多くいらっしゃいます。そのような年代の方でも、人工膝関節の手術は、全身状態に問題がなければ受けることができます。また、中には50代の方でも変形がひどい場合が、人工関節を選択される場合もあります。地域性として農作業をしている方も多く、変形性膝関節症もかなり重度になってから受診されたり、手術を決断されたりする方が多いのですが、元気であれば高齢でも変形が重度でも手術が受けられるのが人工関節治療の特徴の一つだと思います。

ページの先頭へもどる
PageTop