


専門医インタビュー

長野県
プロフィールを見る
大腿四頭筋の筋力訓練
手術以外の治療として行われる保存療法では痛み止めの使用や、膝の炎症が強い時には軟骨の保護や炎症の改善を目的にヒアルロン酸の注射を行います。また、筋力をつけることで関節の動きが安定するので、大腿四頭筋などの筋力訓練や理学療法などリハビリテーションも効果的です。体重の多い方は関節への負担を減らすための減量も重要で、歩くときに杖を使うことも、関節への負担を減らす効果があります。
ただし、保存療法の注意点として、痛み止めや注射を漫然と繰り返していく中で気が付いたら関節がひどく壊れていたという方を時々診ることがあります。痛み止めは無理を強いるための物ではありません。痛み止めで痛みが軽くなったからといって、過剰な負荷をかけることはかえって変形の進行を早める場合があることは、頭の片隅においていただいた方が良いでしょう。
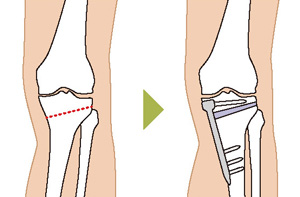
高位脛骨骨切り術
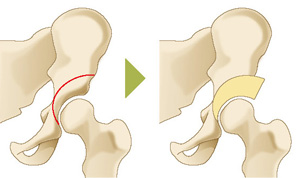
骨切り術
変形性膝関節症の手術には、関節鏡視下手術(かんせつきょうしかしゅじゅつ)や高位脛骨骨切り術(こういけいこつこつきりじゅつ)、人工膝関節置換術(じんこうひざかんせつちかんじゅつ)があります。半月板損傷に対して、かつては半月板を関節鏡視下手術にて切除することもありました。しかし、あまり若い年齢のときに切除してしまうと軟骨の摩耗や変性が早く進行してしまう懸念があるため、現在では縫合できるようであれば縫合し、極力半月板を温存するようになっています。70歳台以下で比較的活動性が高い方に対しては高位脛骨骨切り術を行います。脛骨や大腿骨(だいたいこつ)の関節に近い場所の骨を切って角度を調整して癒合(ゆごう)させることで、膝関節の中での体重のかかり方を調整します。骨髄刺激法(マイクロフラクチャー・ドリリング)を併用することで軟骨修復に対する相乗効果が得られます。自分の骨や靭帯を残すことができる手術法のほうが、自分の膝である感覚が残りやすいことから、運動や仕事の際に自分の膝の感覚を残したい場合には骨切り術を選択することが多くなりますが、骨の癒合に時間がかかるため人工関節置換術に比べ入院期間や社会復帰に時間がかかることがあります。変形が高度な場合や、より高い除痛効果を狙う場合は人工関節が選択肢になります。
変形性股関節症の場合も同様に、比較的若年で軟骨がある程度残っている場合は、骨を切って関節のかみ合わせの角度を変えて体重がかかる面を調整する骨切り術という方法や、変形の程度が強い場合や、中高年以上の場合など骨切りで対応できない状態に至った場合は、人工股関節置換術を選択することになります。変形性膝・股関節症に対して様々な手術方法がありますが、年齢や活動性などを考慮し、手術方法や使用する人工関節が選択されます。
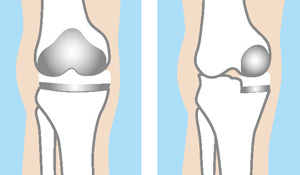
全置換術と単顆(たんか)置換術
膝関節のほぼ全ての表面を金属とポリエチレンからなる人工物に置き換える全置換術が一般的ですが、内側だけの変形の場合には膝の内側だけ金属に置換する単顆(たんか)置換術を行うこともあります。単顆置換術は皮膚や骨を切る量が少なく、体に対する負担が小さく済みますが、骨と接触する面積が少ないため高い活動性を求める場合は早く破綻してしまう可能性が考えられます。そのため、比較的若年で高い活動性を望む場合は全置換術とします。単顆置換術を受ける方よりも、全置換術を受ける方のほうが元々の状態が比較的悪いこともあり、術後に膝がこなれるまでには、全置換術のほうが、時間がかかることが多いように見受けられます。
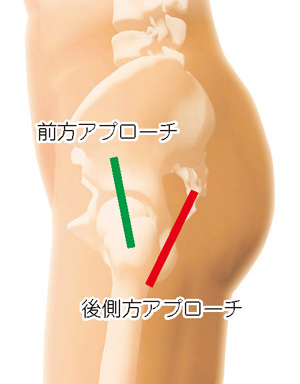
従来最も行われていたのは後側方アプローチといって、お尻のえくぼ横のあたりから切る方法です。最近では前方アプローチといって、股関節の前方から切って、筋肉の間を分けて人工股関節を設置する方法が世の中で広まりつつあります。比較的小さな傷で手術が行えて、且つ後ろに脱臼しにくいというメリットがあります。ただし、後側方アプローチでも工夫が重ねられてきており、十分良好な成績がえられています。安定した結果を求めるのであれば、執刀する先生の得意な方法で行っていただくのが良いでしょう。
人工股関節は、脚の向きによって脱臼してしまうことがあります。この向きに足をもってゆくと外れてしまう、という脚の向きを脱臼肢位(しい)といいます。各アプローチによって脱臼肢位は異なります。後側方アプローチだと、正座の状態から横に足を崩した状態、いわゆる横座りが脱臼しやすい肢位と言われます。また、前方アプローチでは、過剰にのけぞったり、脚を後ろにそらすことはしない方が良いでしょう。
膝関節の場合は、両側が悪い場合は一度に両側を行うことも良いでしょう。入院も一度で済みますし、入院期間も片側だけの場合と、さほど変わりがありません。出血については、手術中には駆血帯を使用するため手術中の出血は少なく抑えられますし、抗凝固薬を使用していて術後の出血が多くなりそうな場合はセメント固定を使用したりすることで対応できることが多いです。高齢の方でも手術前検査で全身状態におおきな問題がなければ、両側を行うことが可能です。心臓や肺が悪い場合や複数の抗凝固薬を飲んでいる場合などは、体に対する負担を考慮し、3~6ヵ月程度時間を空けるなど時期をずらして片方ずつ行います。
人工股関節は出血を含めた体への負担が多くなることがあるので、患者さんの年齢・体格・心臓や肺の状態・血液検査など全身状態を評価した上で両側同時に手術を行うこともあります。ただし合併症の有無、体格、変形の程度など全身状態から考えて両側同時に手術することは控えた方が良いと判断した場合は時期を分けて片側ずつ行います。

ページの先頭へもどる
PageTop