


専門医インタビュー
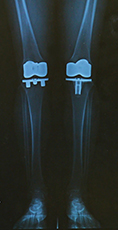
人工膝関節置換術後の
X線。両脚が真っ直ぐ
になっています
保存療法をしばらく継続してきたが症状が改善されない、依然動きが制限されていて生活が不自由という人は次の手段を考えなくてはなりません。関節の変形が極度に進んでおり痛みで日常生活に支障があるという人には、人工膝関節置換術を提案しています。人工膝関節置換術は、傷んでいる膝関節の表面を削り、金属とポリエチレンからできている人工の膝関節を挿入して置き換える手術です。 年齢は70歳前後の人が多いのですが、最近は80歳以上の人だけではなく、90歳になっても手術を希望する人が出てきました。最期まで自分の脚で動きたいという意欲がある人が増えているように感じます。なお、患者さんの中には手術はどうしても嫌だという人もいますが、そういう人には無理に手術は勧めません。大切なのは、患者さん本人がどういう状態を望んでいるのかということです。関節の変形の度合いだけではなく、痛みやつらさ、患者さんの人工膝関節に対する期待度、希望している生活などをトータルで考えて手術をするかどうかを決めています。
大腿骨の形状はどの患者さんも大きく変わりませんが、脛骨は軟骨のすり減り方によって形が極端に違ってきますから、実際にどこをどのように切って人工関節を入れるかなどは、事前に十分に計画しておかなくてはなりません。手術は膝の中央か少し内側から切るのが一般的ですが、中の関節包の処置の仕方が執刀医によって少し異なると思います。手術の前には、患者さんのレントゲン写真を見ながら、どうアプローチしていくかシミュレーションを必ず行います。人工膝関節置換術では骨を削るため、どうしても出血があります。当院では、手術までの間に外来で患者さんの自己血を400ccほど採取しておき、さらに術後、回収血輸血を併用して対策を行っています。手術は1時間半~2時間前後で終わります。また、手術中の痛みを取り術後の痛みを和らげるために、術中は硬膜外麻酔を用います。脊椎の中にチューブ(カテーテル)を入れて、継続的に痛み止めの薬を注入します。腰が悪いために硬膜外麻酔ができない人もいますが、手術直後の痛みは取る必要があるので、患者さんの状態に適した手立てを考えて行います。
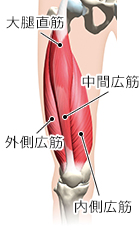
膝周りの筋力をしっかり
鍛えましょう
診察室まで自分の脚で歩いて来られる患者さんであれば、人工膝関節置換術は誰でも受けることができます。すでに車イスの状態の人は、「座った状態で脚を上げられるか」、「物に掴まらずに立ち上がれるか」、「片脚で立てるか」など、筋力がどのくらい残っているかが重要なポイントになります。手術が決まったら、1カ月~3カ月くらいかけて大腿四頭筋をはじめとする膝周りの筋力をしっかり鍛えます。人工膝関節置換術の目的は疼痛の改善と関節機能の回復ですので、術前にしっかりと筋力を付けておくことは術後の回復をスムーズにする上で非常に重要です。筋力訓練は、痛くない程度に膝の曲げ伸ばしの練習を行います。膝の可動域を落とさないよう、一日2回~3回と決めて必ず毎日行ってください。この練習は、手術に向かって気持ちを整えモチベーションを高めるだけでなく、術後に必要なリハビリの習慣を身に付けるという意味もあります。なお、手術は全身麻酔で行いますから、例えば心機能が非常に悪い人などは手術の適応から外れます。血圧や血糖値が高い人は事前に内科医に診てもらい、健康状態を整え状態をコントロールできるようになってから手術に臨みます。

ページの先頭へもどる
PageTop